
このページの監修医師

このページの監修医師

目次
加齢に伴って悩む人が増える尿失禁ですが、尿失禁の症状や原因はさまざまです。大きく4つのタイプに分類され、同時に違うタイプの尿失禁が起こることもあります。
前触れなく突然尿意をもよおして、我慢できずに失禁してしまうのが、切迫性尿失禁です。少量ではなく、まとまった量の尿が漏れるので、外出先や仕事中、移動中などで困ることが多いでしょう。原因がわからず膀胱が過敏になって収縮することもありますが、女性では膀胱瘤や子宮脱などの骨盤臓器脱が関係している場合があります。
咳やくしゃみをしたときや、重いものを持つ、ジャンプをするなどした時に尿が漏れてしまいます。お腹に力を入れるタイミングで失禁するのが特徴です。出産や加齢などによる骨盤底筋のゆるみが大きな原因のひとつで、女性に多い尿失禁です。骨盤底筋を鍛えることで、改善に向かうことがあります。
切迫性尿失禁と腹圧性尿失禁の両方の症状がでているケースです。
溢流とは、あふれて流れるという意味です。排尿がうまくいかず膀胱内に尿が残ることで、溜めておける尿の量が限界を超えてあふれてきます。出したいのに出し切れず、少しずつ漏れてくる尿失禁です。誘因となる代表的な疾患は前立腺肥大症で、男性に多く見られます。直腸がんや子宮がんの術後に発症するケースもあります。
排尿の機能自体には問題がなく、認知症や身体が思うように動かないことが原因で失禁してしまうタイプです。介護の仕方を工夫するなどして改善する必要があります。
尿失禁は、直接命に関わる病気ではありませんが、生活の質を低下させ、引きこもりの原因にもなりえます。珍しい病気ではありませんので、適切な治療を受けられるよう医療機関の受診を検討しましょう。
切迫性尿失禁とは過活動膀胱の症状のひとつで、急に尿意をもよおして尿が漏れてしまう症状をさします。
過活動膀胱は、膀胱が過敏になっていることで膀胱に尿が十分に溜まっていない状態でも急に尿意をもよおしたり、頻繁にトイレに行きたくなったりする病気です。
尿失禁は、40歳以上の女性では4割以上もの方が経験している症状ですが、恥ずかしさから受診せずに我慢をしている方が多くいます。
切迫性尿失禁は急に尿意をもよおすのに対し、腹圧性尿失禁はおなかに強い力を入れた時に尿が漏れる症状です。
腹圧性の場合は、咳やくしゃみ、ジャンプをしたときなどに漏れてしまいます。原因は尿道周辺の筋肉や骨盤底筋の緩みで、出産を経験した女性に多く見られる症状です。
切迫性尿失禁の場合、後述のように神経の問題が原因として挙げられることや、咳やくしゃみなど何かの瞬間ではなく、急に尿意をもよおすことが腹圧性との大きな違いです。
腹圧性尿失禁について詳しくはこちら → 腹圧性尿失禁とは
腹圧性尿失禁と切迫性尿失禁の両方の症状がある場合が、混合性尿失禁です。混合性尿失禁は、骨盤底筋の緩みに加えて尿道や膀胱の機能低下が進むことで、閉経後の女性に多く発症します。
年齢を重ねるほど、混合性の尿失禁の症状を持つ人が増えていきます。混合性でも、腹圧性の症状が大きいケースと切迫性の症状が大きい場合とで治療方法が異なります。
過活動膀胱はさまざまなことに起因しています。主な3つの原因を挙げて説明します。
骨盤底筋とは、骨盤の底部にある筋肉のことです。骨盤内の臓器を下から支えたり、排尿や排便のコントロールをしたりと、体にとって重要な役割を担っています。
女性の場合は、特に出産をきっかけに骨盤底筋が緩むことが多くあります。骨盤底筋は出産に向けて徐々に緩んでいくのですが、出産時に伸びきってしまい、もともと骨盤底筋が衰えている場合は伸びた筋肉が元に戻りにくいのです。
加齢によっても衰えてくる骨盤底筋ですが、閉経後はさらに弱くなってしまいます。膀胱や尿道、骨盤の中の臓器を支えている骨盤底筋が緩むと、膀胱が下がってきて尿道をしめる圧力がかかりにくくなり、尿が漏れやすくなるのです。
女性にとって、出産と閉経は体の変化が起こりやすいターニングポイントです。また、女性は男性に比べて尿道が短いので、尿漏れを起こしやすくなっています。
骨盤底筋が緩んできたと感じたら、フェミクッションハピネスをお試しください。
フェミクションハピネスは、骨盤底筋を下から支える医療機器で、骨盤底筋へのダメージを優しく受け止めます。
脳から膀胱の筋肉へ神経の回路があり、脳は膀胱の筋肉へ「尿が溜まった」「尿はまだ溜まっていない」「排尿を我慢する」「排尿する」などの信号を送っています。
脳血管障害や脳の障害など、神経系の病気が原因で回路が正常に機能しなくなると脳からの指示がうまく届きません。その結果、少ししか尿が溜まっていなくても尿意をもよおしたり、尿漏れを起こしたりするのです。
原因となる神経系の病気は、脳卒中や脳腫瘍、パーキンソン病、骨髄損傷など多岐にわたります。
仕事での緊張や不安、トイレに行く時間がないなどのストレス、過去に尿を漏らしてしまったトラウマなどがあると、それが要因となって過活動膀胱を起こしている可能性があります。
膀胱の周辺は、内臓の働きや体温などを24時間コントロールしている自律神経が大きく関わっている部位です。ストレスなどで自律神経が乱れると交感神経と副交感神経のバランスが上手く保てなくなり、適切に脳に尿意を伝えることができなくなります。
面接やプレゼンなど、体が緊張した状態では神経が過敏に反応するため、尿意を感じやすくなります。一時的な緊張で頻尿になる場合は、緊張が解けることで症状は改善します。
幼い子供が頻尿になりやすくなるのも心理的な要因が大きいです。子供は少しの緊張でも頻尿になりやすく、お漏らしで注意されたことや強く叱られたこと、環境の変化、運動会や発表会などをきっかけになることもあります。
このように、排尿と心理的な問題は大きく関係しています。心理的な要因は複合的に絡み合い、原因を特定するのが難しいのが特徴です。
尿漏れや尿失禁で受診するのは身構えてしまう方がいらっしゃるかもしれませんが、視診や触診はありませんのでリラックスして受診してください。受付で詳細を話す必要はありません。
医師は患者さんが話しやすいよう心がけていますので、状況を詳しく伝えてみましょう。ひとりで悩まずに積極的に受診することをおすすめします。基本的には問診を行った後、必要に応じて以下のような検査を行います。
●尿検査
尿の成分を調べて、赤血球・白血球がないか、感染症にかかっていないか、癌がないかなどを確認します。
●超音波検査
尿路に異常がないかを確認します。結石や腫瘍があると、それが尿失禁の原因になっている場合があります。
●残尿検査
排尿した後に、どれだけ尿が残っているのかを確認します。超音波で簡単に確認でき、体への負担はありません。
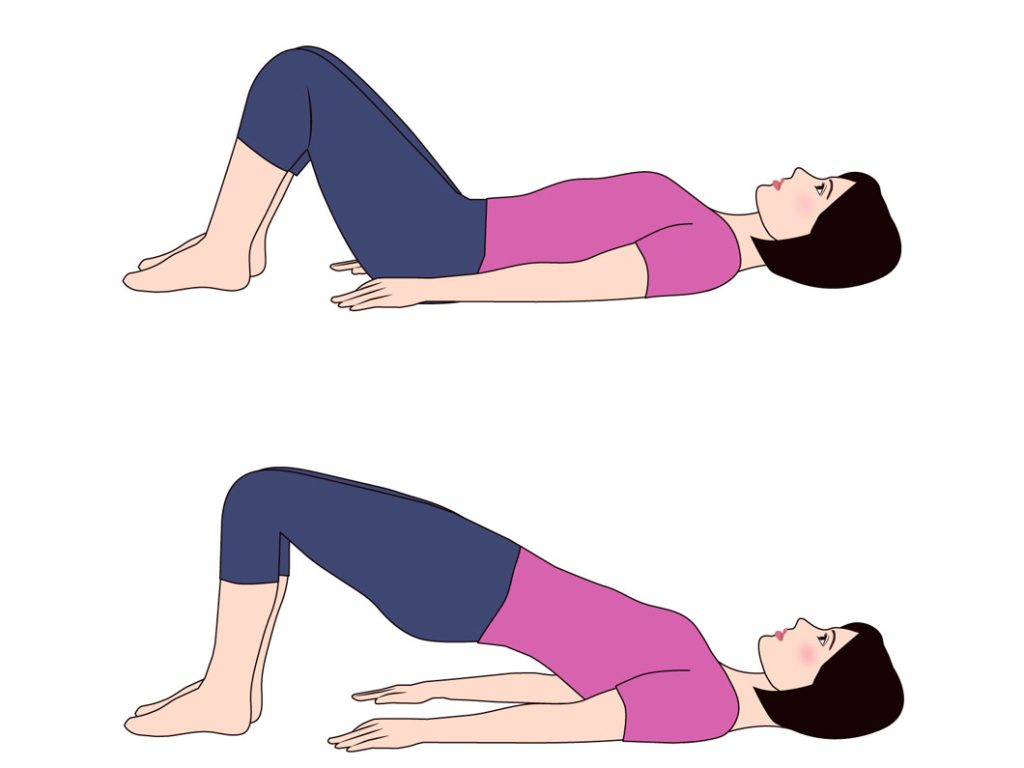
骨盤底筋を鍛えることで、排尿をコントロールする力がついていきます。骨盤底筋体操は、尿漏れ対策として有効な体操で、ケーゲル体操とも呼ばれています。
排尿をして膀胱が空の状態にしてから体操を始めます。まずは骨盤底筋がある場所を確認しましょう。両手のひらを上にしてイスに置き、手のひらの上に座ってみてください。手に当たる固い骨が座骨結節、2つの座骨結節の間に骨盤底筋があります。力を入れる箇所を意識しながら体操を行いましょう。
基本的な体勢は仰向けになって楽な状態で膝を曲げている状態ですが、立った状態や座った状態でも体操は可能です。応用編で、仰向けの状態からお尻を浮かせていく方法もあります。
骨盤底筋体操は、骨盤底筋を「締める」「緩める」を繰り返す体操です。尿を我慢する時のような感覚で、膣をギュッと締めます。膣や尿道、肛門を引き上げるようなイメージです。緩めるときには、力を抜いてリラックスしましょう。
この「締める」「緩める」を、10秒間隔で行います。10秒締めたら、10秒緩める動作を10回繰り返します。10回で1セットです。1日に朝1セット、夜1セット体操をすることを目標に続けてみましょう。
難しければ、5秒ずつ行っても構いません。
骨盤底筋体操で、ある程度までは尿失禁の症状が改善できることがわかっています。効果が出るまでは3か月ほどかかりますので、根気よく続けることが大事です。
薬物療法では、主に下記のような薬を処方し治療を行います。
●抗コリン薬
抗コリン薬は、神経伝達物質であるアセチルコリンの働きを妨げる働きがあります。アセチルコリンは膀胱の収縮に関与しているため、抗コリン薬は膀胱の緊張を緩め、意図しない筋や筋群の収縮を減らす効果があります。長い歴史があり、安全性と有効性が確立された薬です。
副作用として、口の渇きや便秘、吐き気などが起こる場合があります。また、人によっては排尿がしづらくなり、高齢者では少量から服用することが勧められます。
●β3(ベータスリー)受容体作動薬
交感神経のβ3受容体に刺激を与える薬です。膀胱の筋肉でβ3受容体が刺激を受けると、筋肉が緩んで膀胱が広がり尿道を縮ませます。膀胱の容量を増加させることにより尿を蓄えやすくして、尿意の切迫感や頻尿などを改善する薬です。
抗コリン薬に比べ口内の乾燥や便秘の副作用が少なく、有効性もある薬です。
膀胱訓練とは、少しずつ排尿の間隔を延長していくトレーニングです。少ししか尿が溜まっていなくてもトイレに行くことを繰り返していると、尿を膀胱に溜める機能が正常に働かなくなってしまいます。
膀胱訓練では、尿意を感じてもすぐにトイレに行かず、トイレに行く頻度を減らして尿を膀胱に溜める訓練をします。
方法として、まずは徐々に排尿の間隔を延ばせるように排尿計画を立てます。はじめのうちは5~15分の間隔での排尿です。計画した時間よりも前に尿意を感じたら、リラックスしたり他のことで気を紛らわしたりして我慢します。
徐々に15~60分単位で間隔を延ばしていき、膀胱に尿が溜められるように、また排尿の間隔が延びるようにするという流れです。1回の排尿の量は200~400ml、排尿の間隔は2~4時間が目安になります。
膀胱訓練は、医師に相談したうえで必ず医師の指導のもと行いましょう。
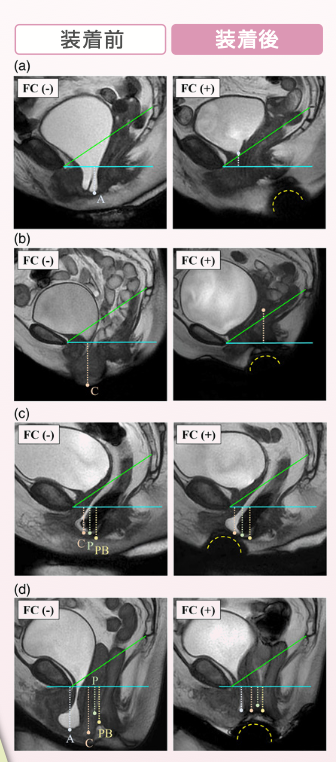
MRI画像は、骨盤臓器脱の患者様へフェミクッションを装着する前と、装着した後のものです。上から、(a) 膀胱瘤、 (b) 子宮脱、(c) 腸瘤と 直腸瘤、(d) 完全な外反 となります。
黄色の点線(半球状)がフェミクッションの位置です。すべての患者様において、フェミクッションの装着によって脱出臓器を高い位置に支え、骨盤臓器脱が改善されているのがわかります。
出典 Nomura Y, Yoshimura Y, et al: Magnetic resonance imaging evaluation of the effectiveness of FemiCushion in pelvic organ prolapse. J. Obstet. Gynaecol. Res., 48(5): 1255-1264, 2022

永尾 光一 先生
一般社団法人日本精索静脈瘤協会 理事長
医療法人社団マイクロ会 理事長
銀座リプロ外科 院長
昭和大学にて形成外科学を8年間専攻。その後、東邦大学で泌尿器科学を専攻し、形成外科・泌尿器科両方の診療科部長を経験する(2つの基本領域専門医を取得)。得意分野はマイクロサージャリーをはじめとする生殖医学領域の形成外科的手術。泌尿器科医の枠を超えた細やかな手術手技と丁寧な診察で、様々な悩みを抱える患者さんから高い信頼と評価を得ている。

株式会社三井メディカルジャパン 代表取締役
三井 桂子
株式会社三井メディカルジャパン 代表取締役。日本における女性疾患についての認知や理解度の低さに危機感をおぼえ、医療機器開発に着手。子宮脱をはじめとする骨盤臓器脱の治療に用いる「フェミクッション」を開発し、三井メディカルジャパンを通じて発売。
スターターキット ライトネット購入限定
まずは試してみたい
という⽅に!
セット内容
・サポーター1枚(ミディベージュサポーター)
・クッション 3個(S・M・L各サイズ1個)
・布製ホルダー(フリーサイズ3枚)
・洗浄栓
※スターターキット ライトをご選択の方はミディベージュサポーターのみとなります。
スターターキット

普段の⽣活でしっかり
使いたい⽅に!
セット内容
・サポーター1枚(次の項目で種類・サイズを選択ください)
・クッション 6個(S・M・L各サイズ2個)
・布製ホルダー(フリーサイズ3枚)
・洗浄栓
※コットンの特注サイズは現在在庫切れです。