
このページの監修医師

このページの監修医師
になるリスクあり!原因と予防策・治療法.jpg)
肥満は、子宮脱のリスクを高める要因の1つです。加齢にともなう体重増加とあわせて、腟周辺の違和感が気になっている方は、子宮脱を発症しているかもしれません。
成人女性の約3~4人に1人が、子宮脱を含む骨盤臓器脱を発症しているといわれています。骨盤臓器脱は自然に改善しにくいとされるため、気になる変化が見られたらすみやかに受診し、治療することが重要です。
本記事では、肥満が子宮脱のリスクを高める理由と、予防・検査・治療法について解説します。
目次
子宮脱は、骨盤の底にある筋肉(骨盤底筋群)や靭帯が緩むことで、子宮が正常な位置より下がり、腟から脱出してしまう疾患です。
肥満をはじめとするさまざまな要因により子宮脱を発症するメカニズムと、症状について詳しく解説します。
子宮脱の発症は、生活のなかで骨盤底の筋肉や靭帯に少しずつダメージが重なり、骨盤内の臓器を支えきれなくなることが原因です。
骨盤の下部には骨盤底筋群という筋肉があり、ハンモックのように子宮や膀胱などを支えています。しかし、骨盤底筋群が以下のような要因で損傷したり緩んだりすると、臓器を正常な位置に保てなくなってしまいます。
エストロゲンには筋肉や靭帯の機能を維持する働きがあり、分泌量が減少する更年期以降に、特に骨盤臓器脱の発症率が高まることが特徴です。妊娠・肥満によって負担が骨盤底筋群や靭帯に加わることも、子宮脱のリスクを引き上げます。
発症メカニズムの理解を通して、すべての女性が子宮脱を生じる可能性があることを認識し、予防や受診といった適切な行動につなげましょう。
子宮脱の代表的な初期症状は、入浴中や歩行時に股の間にピンポン玉のようなものが触れる違和感です。子宮の下垂が進行するにつれ、以下のような症状も表れます。
日中に活動しているなかで重力を受けて下垂が進むため、午前中より夕方や夜に症状が強く表れ、横になると軽減することが特徴です。
異変を放置すれば、子宮が腟から常に出て外陰部から触れるようになります。臓器が常に体の外側にあると、歩行時に太ももや下着に擦れて痛み・出血を生じ、感染のリスクが高まります。
肥満が子宮脱のリスクを高める理由は、脂肪が腹圧を上昇させ、骨盤底筋に負担がかかるためです。
腹圧とは、お腹の内臓が納まっているところ(腹腔)にかかる圧力です。骨盤底筋群や横隔膜といった複数の筋肉の収縮・弛緩によって発生し、本来なら姿勢を安定させたり、排尿・排便を助けたりしています。
肥満体型になり、お腹の脂肪が増加すると、臓器が圧迫されて腹圧が高まります。体内に過剰に蓄積した脂肪は、骨盤底に重みとして負荷をかけ続ける要因です。
骨盤底の筋肉や靭帯が重みに耐えられなくなり弾力を失えば、子宮を含む臓器が下垂してしまうでしょう。
特に、40歳以降に一気に体重が増加した場合は、子宮脱をはじめとする骨盤臓器脱を発症しやすくなります。中年以降に体重が増え、腟のあたりに違和感を覚えている方は子宮脱を疑ってください。
子宮脱の肥満以外のリスク因子は、以下のとおりです。
| リスク因子 | 詳細 |
|---|---|
| 妊娠・出産 | ・経腟分娩 ・巨大児の出産 ・多くの出産回数 |
| 腹圧のかかる習慣 | ・重いものを持つ ・便秘による排便時のいきみ ・喘息・アレルギーによる慢性的な咳・くしゃみ |
| 加齢 | ・筋力の低下 ・女性ホルモンの分泌低下 |
大きな赤ちゃんの出産や、多産を経験している方は、骨盤底の筋肉・靭帯へのダメージが蓄積している可能性があります。肥満に加えて妊娠・出産や喘息といった骨盤底筋を傷める要因がある場合、子宮脱の発症リスクがより高まります。

肥満体型の方ができる子宮脱の予防策は、次の2つです。
肥満を含め、子宮脱のリスク因子に心当たりがある方は、解説する内容を参考に発症予防に努めましょう。適正な体重を目指して減量し、便秘を解消することは、心身の健康にも役立ちます。
肥満にあたるBMIの値が25以上の方は、子宮脱予防のために体重をコントロールすることが大切です。
BMIは以下の計算式で算出できます。
| BMI | 体重(kg) ÷ 身長(m) ÷ 身長(m) |
|---|
体重管理の基本は、摂取・消費カロリーのバランスを意識することです。減量を目的とするなら、摂取した分より多くのカロリーを消費する必要があります。
栄養バランスの取れた食事を楽しみつつ、体を動かすことを習慣化しましょう。テレビを見ながらスクワットをしたり、通勤で歩く距離を増やしたりなど、生活のなかに運動を組み込むことがおすすめです。
便秘に悩んでいる肥満体型の方は、体重管理を実施するとともに便通改善を目指すことも、子宮脱の予防につながります。
大腸がんや炎症性腸疾患のような病気が便秘の原因ではない場合、以下のポイントを参考に生活習慣を整えることでスムーズな排便が望めます。
| 便秘改善・予防に有効な方法 | 目的 |
|---|---|
| 食物繊維・発酵食品を摂取する | 腸内環境を整える |
| 適切な量の水分を補給する | 便をやわらかく保つ |
| 便意を我慢しない | 排便反射の低下を防ぐ |
| 運動・マッサージをする | 腸の蠕動(ぜんどう)運動を促す |
骨盤底筋群への負荷を減らすためには、トイレでの強いいきみを避けるとともに、短時間で排便をすませることが大切です。
子宮脱の診断のためには、以下のような検査が実施されます。
「どのような検査を受けるのだろう」「痛いのかな」という不安から診察をためらっている方に向けて、詳しく解説します。前向きに受診を検討するために、ぜひ参考にしてください。
子宮脱の検査では、まず問診・内診が行われます。内診の前に、既往歴・症状に気がついた時期・分娩経験の有無などを聞かれるので、あらかじめまとめておくとスムーズです。
内診では、緊急対応の必要性を判断するために手で腹部の状態を診察します。加えて、スペキュラム(腟鏡)と呼ばれる医療器具を用いて腟壁を広げ、内部や下垂している臓器の様子を診ます。
内診は通常短時間で終了し、人によっては押される感覚があるものの、基本的に痛みはありません。臓器の脱出・下垂具合を評価するために、腹圧をかけたうえでもチェックします。
恥ずかしさや不安を感じる方が多いかもしれませんが、子宮脱の診断において内診は重要な検査です。
尿検査や残尿測定も、子宮脱の診察で行われる検査方法です。
臓器が体外に出ていると感染症にかかりやすいので、尿検査により、尿の中に血液や細菌などが混じっていないかを調べます。
残尿測定は、排尿したあとの膀胱内に残っている尿の量を調べる検査で、排尿障害のチェックが可能です。残尿の量は、排尿後すぐに超音波検査を受けることで測定できます。
尿検査・残尿検査は、子宮脱とほかの泌尿器科疾患の鑑別にも有用です。
子宮脱の診断のために、超音波・レントゲン検査も行われます。
超音波検査では、超音波が出るプローブと呼ばれる機器を体に当てて、体内の様子を確認します。子宮や尿路などの状態把握に有効な方法で、痛みはともなわず、リアルタイムかつ短時間でチェックできることが利点です。
レントゲン検査では、造影剤を使い、膀胱やほかの臓器が本来の位置にあるかどうかを確認します。腹圧の有無や立ったり寝たりなど状況を変えて撮影します。
超音波やレントゲン検査を行うと、内診だけではわからない臓器の詳しい状態まで評価が可能です。
CT・MRI検査も、子宮脱の診断に用いられることがあります。CTやMRI検査では、超音波やレントゲンよりも詳細に骨盤内臓器の様子が把握できます。
X線を利用して体内を輪切りにした画像を撮影し、状態を確認する方法がCT検査です。必要に応じて造影剤を使い、検査にかかる時間は10〜20分程度で、撮影時に痛みはありません。
MRI検査は、磁場を発生させたトンネル型の装置に入り、体内を撮影する方法です。次のような特徴から、苦手意識を持つ方も多いでしょう。
大きな音や狭い場所が苦手な人は検査前に相談しておくと、アイマスク・耳栓・鎮静剤の使用などの対応が受けられる場合があります。
肥満のような要因により子宮脱になった場合の主な治療法は、以下のとおりです。
子宮脱は自然治癒は望めず、放置していると徐々に症状が悪化します。根治には手術が必要ですが、保存療法という選択肢もあります。
各治療法についてわかりやすく解説するので、自身に合った対策を早めに講じ、快適な生活を取り戻しましょう。
肥満をはじめとするさまざまな要因により生じる子宮脱には、以下のような手術が有効です。
手術では自身の組織やメッシュを用い、緩んだ骨盤底筋の代わりに臓器を支えます。腟閉鎖術は、腟を閉じて子宮の脱出を防止する術式です。
選択する術式によって再発率やメリット・デメリットが異なるため、事前にしっかり比較しましょう。
子宮脱の保存的治療法として、ペッサリーの挿入があります。リング型のペッサリーを腟に入れ、下垂した臓器を支えることで物理的に脱出を防ぎます。
ペッサリーは、人体への安全性が高いとされるシリコーンや塩化ビニルで作られており、医療機関で指導を受ければ自分での着脱も可能です。
ただし、腟内に異物を挿入することから、サイズが合わずに違和感を覚えたり、おりものが増えたりするトラブルが起こる可能性があります。安全に使用するためには、定期的な通院とペッサリーの交換が必要です。
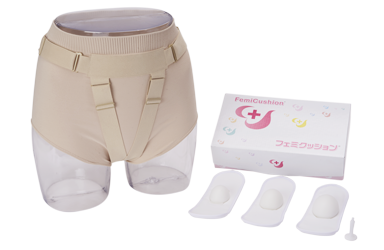
子宮脱の治療においておすすめの方法が、フェミクッションの使用です。
フェミクッションは、腟内に挿入せずに下垂した臓器を支える医療器具で、クッション・ホルダー・サポーターの3つを組み合わせて使います。
腟口に触れるクッションには、安全性の高いシリコーンゴム100%を使用しており、臓器を優しく保護します。ホルダーによっておりもの・尿漏れ対策もでき、サポーターでしっかりと下から押し上げて支えられることが特徴です。
「持病で手術を受けられない」「リングペッサリーが合わなかった」という方でも使用可能です。
臨床研究で子宮脱を含む骨盤臓器脱に対する治療効果が実証されており、多くの医療機関にフェミクッションを推奨いただいています。
肥満や出産などのさまざまな要因による子宮脱には、フェミクッションがおすすめです。
フェミクッションは、骨盤臓器脱にお悩みの方のために開発した医療機器です。脱出している臓器を腟の中に優しく戻し、装着直後から効果が実感できます。下着のように着用できるデザインや、洗って繰り返し使用可能な点が魅力です。
サポーターは3つのサイズからお選びいただけ、合わない場合は特別注文も可能です。
フェミクッションの使用に年齢制限はなく、幅広い年代の方にご利用いただいています。
初めてのご使用の方に向けてスターターキットもご用意しています。子宮脱でお悩みの方は、ぜひ一度お試しください。

永尾 光一 先生
一般社団法人日本精索静脈瘤協会 理事長
医療法人社団マイクロ会 理事長
銀座リプロ外科 院長
昭和大学にて形成外科学を8年間専攻。その後、東邦大学で泌尿器科学を専攻し、形成外科・泌尿器科両方の診療科部長を経験する(2つの基本領域専門医を取得)。得意分野はマイクロサージャリーをはじめとする生殖医学領域の形成外科的手術。泌尿器科医の枠を超えた細やかな手術手技と丁寧な診察で、様々な悩みを抱える患者さんから高い信頼と評価を得ている。

株式会社三井メディカルジャパン 代表取締役
三井 桂子
株式会社三井メディカルジャパン 代表取締役。日本における女性疾患についての認知や理解度の低さに危機感をおぼえ、医療機器開発に着手。子宮脱をはじめとする骨盤臓器脱の治療に用いる「フェミクッション」を開発し、三井メディカルジャパンを通じて発売。
目次1 三井社長についての質問2 フェミクッション開発経緯3 三井社長の想い4 フェミクッションの効果・優位性4.1 当社の提携医療機関5 今後の展望6 患者さんへのメッセージ 三井社長についての質問 本日は、三井メ…
続きを読む50代を迎えて精神的な不調や腟の違和感が表れ始め、「更年期症状ではないか」と不安を感じていませんか。 エストロゲン(女性ホルモン)低下は加齢といった原因で起こり、多くの女性がさまざまな症状を経験します。…
続きを読む「子宮脱のような症状があるけれど、何科を受診すれば良いかわからない」とお困りではありませんか。 近年、女性特有の悩みである子宮脱のような骨盤臓器脱を治療できる診療科が増えてきています。しかし、骨盤臓器…
続きを読むFemicushion™: UNICAMP – Urology Department – Campinas – Brazil 目次1 要旨1.1 導入と目的1.2 患者 […]
続きを読むスターターキット ライトネット購入限定
まずは試してみたい
という⽅に!
セット内容
・サポーター1枚(ミディベージュサポーター)
・クッション 3個(S・M・L各サイズ1個)
・布製ホルダー(フリーサイズ3枚)
・洗浄栓
※スターターキット ライトをご選択の方はミディベージュサポーターのみとなります。
スターターキット

普段の⽣活でしっかり
使いたい⽅に!
セット内容
・サポーター1枚(次の項目で種類・サイズを選択ください)
・クッション 6個(S・M・L各サイズ2個)
・布製ホルダー(フリーサイズ3枚)
・洗浄栓
※コットンの特注サイズは現在在庫切れです。