
このページの監修医師

このページの監修医師

出産後に子宮脱を経験したことがあり、次の妊娠に不安を抱いてはいないでしょうか。
妊娠中に子宮脱を発症した場合でも、胎児への影響は少ないとされていますが、まったくリスクがないとは言い切れません。妊娠中は骨盤底への負担が大きいため、事前の対策が大切です。
子宮脱の再発防止策には、日頃の姿勢や運動を工夫したり、骨盤臓器脱の予防を目的に作られたサポート用品を活用したりする方法があります。
本記事では、子宮脱を経験した女性が不安を軽くして妊娠・出産に臨むために、よくある疑問へお答えし、予防策を解説するので参考にしてください。
目次
妊娠や出産は、骨盤を支える骨盤底に負担をかけ、機能を低下させる原因になるため、子宮脱の発症要因の1つです。特に経腟分娩での出産は、骨盤周辺の筋肉に大きなダメージを与えることがあり、次のような方は将来子宮脱を発症する可能性が高まります。
・もともと骨盤周辺の筋力が弱く子宮が下垂しやすい
・体重が3,500g以上ある胎児を出産した
・出産回数が多い
・難産を経験した
ただし、子宮脱は出産後すぐに発症するとは限りません。閉経を迎えて女性ホルモンが減少する50代頃に発症するケースが多く見られます。
妊娠が原因となりやすい子宮脱の治療法は、以下のとおりです。
・保存的治療
・手術
子宮脱の進行度や症状によって、適した治療法は異なります。将来的に妊娠・出産を望む方は、まず保存的治療で経過を観察するケースが多く見られます。
以下のような保存的治療は、子宮脱の症状を自覚した時点で始められる方法です。
| 方法 | 詳細 |
|---|---|
| 骨盤底筋のトレーニング |
・肛門や腟を引き締めたりゆるめたりする ・即効性はない |
| 薬物療法 |
・子宮脱による炎症や排尿障害に対して対症的に行う ・便秘・慢性的な咳を薬で改善して腹圧がかかる習慣を減らす ・子宮脱の根本的な治療法ではない |
| リングペッサリーの使用 |
・腟内に器具を入れて臓器が下垂しないように支える ・出血や感染などのリスクがある |
| フェミクッションの活用 |
・腟口にクッションを当てベルトとサポーターで支える ・リスクなく子宮を正しい位置でキープできる |
早い段階から保存的治療に取り組むことで、症状改善までにかかる時間が短く済むでしょう。
手術は、子宮脱が進行して生活に影響を及ぼしていたり、根本的な治療を望んでいたりする場合に行われる治療です。代表的な術式のうち子宮を温存する方法は、以下のとおりです。
| 術式名 | 詳細 |
|---|---|
| 経腟メッシュ手術 (TVM) |
腟からメッシュを挿入して子宮を支える |
| マンチェスター手術 | 伸びた子宮頚部を切断して子宮を靭帯に縫合する |
| 腹腔鏡下仙骨腟固定術 (LSC) |
・腹腔鏡を使ってメッシュを仙骨に固定し、ハンモック状に子宮を支える ・子宮を温存する方法なら術後の妊娠が望める |
| ロボット支援下仙骨腟固定術 (RSC) |
ロボットを使ってLSCを行うことで精度を高める |
メッシュを使った手術は、術後に妊娠自体は望めるものの腟壁がかたくなるため、出産を希望する方にはあまり推奨されません。
子宮脱と妊娠に関する5つのよくある疑問にお答えします。
1.胎児に影響はある?
2.流産や早産のリスクは高まる?
3.子宮が完全に腟外に出てしまう可能性はある?
4.子宮脱でも自然分娩で出産できる?
5.子宮脱になったあと妊娠はできる?
不安を解消し、前向きな気持ちで治療や妊娠に臨みましょう。
妊娠中に子宮脱を発症していても、胎児への直接の影響はほとんどありません。胎盤が正常に機能していれば酸素や栄養はしっかりと届けられるため、子宮脱によって胎児の発育が妨げられる心配は基本的には不要です。
一方で、出産時には子宮脱がリスクとなる可能性があります。子宮脱によって子宮口の開きが悪くなり、分娩時間が長引くと、胎児への酸素供給が低下し、低酸素状態に陥る可能性があります。
出産方法は、妊娠末期に骨盤内の状況を確認したうえで、経腟分娩が可能かを判断することが一般的です。経腟分娩が難しいと判断された場合は、帝王切開が選択されることもあります。
妊娠中に子宮脱を発症していると、流産や早産のリスクは高まることがあります。流産・早産のリスクが高くなる原因は、骨盤底の筋肉や膜が弱くなっている場合、妊娠中に子宮口がゆるみ、感染が起こりやすくなるためです。
妊娠中の子宮脱を改善するために、医師の判断でリングペッサリーを使用する際も、場合によっては注意が必要です。リングペッサリーの挿入によって腟炎や膀胱炎などの感染症リスクが高まるうえ、子宮頸部への刺激にもつながる恐れがあります。
妊娠初期のペッサリー使用は控えたほうが良いとされており、一般的には中期から後期に入っても子宮脱の症状が続くときに使われるケースが多いでしょう。
すべての子宮脱合併妊娠で、必ず流産・早産リスクが高まるわけではありません。重症度や骨盤底筋の損傷度など個々の状況によってリスクが異なるので、対処方法は医師の指示に従ってください。
妊娠中の子宮脱で、子宮が完全に脱出してしまうことはほとんどありません。胎児とともに子宮も大きくなり、妊娠20週を過ぎるとほとんどの場合は体内に入ります。しかし、出産時までに子宮が腟外に出てきたケースもまれに見受けられます。
子宮脱出がひどくなるリスクを少しでも減らすために、妊娠中は次のポイントを心がけましょう。
・腹圧のかかる動作を避ける
・性生活を避ける
・決められたとおりに健診を受ける
妊娠中や分娩時に子宮脱を合併していたとしても、ほとんどのケースにおいて医療機関で注意深く管理され、無事に出産を迎えています。適切なフォローを受け、あまり心配しすぎないことが大切です。
子宮脱が起こっていても自然分娩での出産が望めます。妊娠の週数が進むとともに子宮の位置が正常に近づき、正期産(臨月)を迎えられることが一般的です。
ただし、子宮脱は、子宮頸管熟化不全のリスクを高める可能性があるため注意してください。子宮頸管熟化不全とは、出産時に子宮頸管が開大する機能が働かない状態で、分娩までに時間がかかってしまいます。
分娩までに長い時間を要すると母子に悪影響を及ぼしかねないので、帝王切開が必要になるケースもあります。母子の安全を守るためには、自然分娩にこだわりすぎないことも重要です。
子宮脱になったあとでも、子宮が温存されている限り妊娠は可能です。
ただし、子宮脱が起こっていると性行為時に違和感や痛みを覚える恐れがあります。性行為の困難さによって妊活に支障をきたし、結果として妊娠を妨げる要因となることはあるでしょう。
子宮が腟外に脱出している状態が続くと、外部からの刺激や感染にさらされやすくなるため、組織の損傷や出血、感染症のリスクが高まります。重度の子宮脱の症状がありながら妊娠を希望する場合は、早期の治療が必要です。
一度戻った子宮脱が再発した場合は、専門医のもとで早めに対処することが重要です。妊娠・出産で出てきた子宮は、産後しばらくすると自然に体内へ戻ることが多いものの、子宮脱が再発するケースもあります。
子宮脱が再発したあとに、再び妊娠を望む場合は、保存的治療が検討されます。特に、出産から3か月以上経ったあとに子宮脱の症状が見られた方は、早めに対処しましょう。
妊娠中でなくとも心がけたい子宮脱の予防策は、以下のとおりです。
・正しい姿勢を意識する
・重いものを持ち上げない
・肥満や便秘を予防する
・骨盤底筋のトレーニングをする
・フェミクッションを使用する
自身の生活に合った方法を無理なく取り入れ、継続的に取り組んでください。
骨盤底筋に負担がかかりやすい猫背や反り腰は、子宮脱の発症リスクを高めるため、正しい姿勢を意識することが大切です。日頃から以下の点を意識して過ごしましょう。
| 立っているとき |
・お腹を引き締める ・背筋を伸ばす |
|---|---|
| 座っているとき |
・浅めに座る ・背もたれに寄りかからない |
同じ姿勢を長時間続けることも、子宮脱を招く要因です。デスクワークや立ち仕事など、日頃から同じ姿勢のままでいる習慣がある方は、こまめに休憩をとったり、運動を挟んだりすることを意識してください。
重いものを持ち上げないように心がけることも、子宮脱の予防につながります。腹圧がかかる動作は、骨盤底筋への負荷がかかりやすく、子宮脱を引き起こす要因となります。
重いものを持つ際は、お腹に力が入りすぎないよう、対象物を体に近づけ、膝を曲げて持ち上げましょう。
やむを得ず重い荷物を運搬しなければならないときは、小分けにして持つ・台車を使うといった工夫が必要です。子宮脱はデリケートな悩みなので、あまり他人には話したくないかもしれませんが、状況に応じて周りの人を頼ることも検討してください。
子宮脱の予防において、肥満や便秘を防ぐことも大切です。
肥満で腹部に脂肪が多いと腹圧が上昇し、骨盤底筋に負荷を与え、子宮脱につながります。妊娠中は体重管理が難しいため、必要な栄養を摂りながら、体重を増やしすぎないよう食事量に気をつけましょう。
慢性的な便秘が続き、排便の際にいきむ習慣がある人も、子宮脱になりやすい傾向があります。トイレに座る際は腰を伸ばした前傾姿勢でいると、お腹に力を入れずに排便しやすくなります。
骨盤底筋のトレーニングは、子宮脱の予防に有用です。ゆるんだ骨盤底筋を鍛えることで、子宮脱になりにくい体づくりが可能です。
以下のような骨盤底筋のトレーニングは妊娠中でも実践できます。
1.排尿を我慢するときのように肛門や腟周辺の筋肉に力を入れる
2.骨盤底筋を引き締めたら10秒キープする
3.10秒かけて筋肉をゆるめる
一連のトレーニングは20回を1セットとして、1日のうちで複数回繰り返すことで効果が表れやすくなります。立位や椅子に腰かけたり寝たりしている状態など、さまざまな姿勢で行えるため、空き時間を利用して継続しましょう。
妊娠中に子宮脱の対策をしたい場合は、フェミクッションの活用がおすすめです。
フェミクッションは、腟口に専用のクッションを当て、ベルトとサポーターでしっかりと固定し、臓器を正しい位置に戻すサポートをするアイテムです。着脱が簡単なので、毎日の生活に無理なく取り入れやすいでしょう。
以下は、骨盤臓器脱の患者さんがフェミクッションを装着する前とあとの変化を部位別に写したMRI画像です。
上から、(a)膀胱瘤(b)子宮脱(c)腸瘤と直腸瘤(d)完全な外反を呈した患者さんの画像となります。
黄色の半球状の点線は、フェミクッションの位置です。フェミクッションの装着により、脱出した臓器が高い場所でキープされ、子宮脱をはじめとした骨盤臓器脱の改善が確認できます。
ただし、妊娠中の締め付けは血行不良やお腹の張りにつながる恐れがあります。担当医師に確認したうえで使用してください。
妊娠中の子宮脱発症が不安な方は、「フェミクッション ハピネス」の活用が効果的です。フェミクッション ハピネスは、骨盤臓器脱予防のために作られた、骨盤底筋を下から支える医療用下着です。
特許を取得した独自の設計により、装着しながら運動することで加圧トレーニング効果も得られるので、履くだけで骨盤底筋を鍛えられます。
妊娠中は、子宮の重みで骨盤底筋に負担がかかりやすく、将来的な骨盤臓器脱発症のリスクが高まります。発症していない段階からフェミクッション ハピネスで対策し、子宮脱のリスクを減らしましょう。
妊娠を経験して発症した子宮脱の治療には、フェミクッションの活用をご検討ください。
フェミクッションは、下着のようなデザインで、患者さん自身が自宅で簡単に着脱可能です。子宮脱をはじめとした骨盤臓器脱の治療効果が認められており、腹部の違和感や排泄障害などの症状緩和も期待できます。
今後も妊娠を希望しており、リングペッサリーの使用や子宮脱の手術に懸念がある方は、身体的リスクの少ないフェミクッションの活用が推奨されます。子宮脱を発症する不安がある方には、予防的に使用できるフェミクッション ハピネスがおすすめです。
子宮脱に関するお悩みに、フェミクッション・フェミクッション ハピネスをぜひ一度お試しください。

永尾 光一 先生
東邦大学 医学部教授(泌尿器科学講座)
東邦大学医療センター大森病院 リプロダクションセンター
東邦大学医療センター大森病院 尿路再建(泌尿器科・形成外科)センター長
昭和大学にて形成外科学を8年間専攻。その後、東邦大学で泌尿器科学を専攻し、形成外科・泌尿器科両方の診療科部長を経験する(2つの基本領域専門医を取得)。得意分野はマイクロサージャリーをはじめとする生殖医学領域の形成外科的手術。泌尿器科医の枠を超えた細やかな手術手技と丁寧な診察で、様々な悩みを抱える患者さんから高い信頼と評価を得ている。
所属医療機関

株式会社三井メディカルジャパン 代表取締役
三井 桂子
株式会社三井メディカルジャパン 代表取締役。日本における女性疾患についての認知や理解度の低さに危機感をおぼえ、医療機器開発に着手。子宮脱をはじめとする骨盤臓器脱の治療に用いる「フェミクッション」を開発し、三井メディカルジャパンを通じて発売。
スターターキット ライトネット購入限定
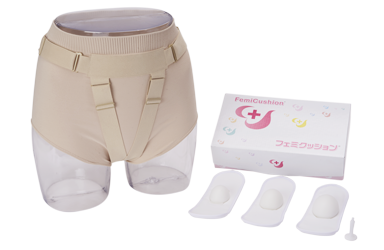
まずは試してみたい
という⽅に!
セット内容
・サポーター1枚(ミディベージュサポーター)
・クッション 3個(S・M・L各サイズ1個)
・布製ホルダー(フリーサイズ3枚)
・洗浄栓
※スターターキット ライトをご選択の方はミディベージュサポーターのみとなります。
スターターキット

普段の⽣活でしっかり
使いたい⽅に!
セット内容
・サポーター1枚(次の項目で種類・サイズを選択ください)
・クッション 6個(S・M・L各サイズ2個)
・布製ホルダー(フリーサイズ3枚)
・洗浄栓
※コットンの特注サイズは現在在庫切れです。