
このページの監修医師

このページの監修医師

膀胱瘤(ぼうこうりゅう)と聞くと、ちょっと怖いイメージがあるのではないでしょうか。
自分はもしかしたら膀胱瘤かもしれない、どうすれば…と考えてしまうと気分が落ち込みますよね。恥ずかしくて、どこに相談すればいいかもわからない、という方も多いとよく聞きます。
でも大丈夫です。膀胱瘤は、直接命にかかわるような病気ではありませんし、ものすごく治療が難しい病気でもありません。膀胱瘤のことを正しく知って、正しく治療し、再発の予防をしましょう。
目次
膀胱瘤とは、骨盤臓器脱の一つで、「骨盤底のヘルニア」とも呼ばれます。つまり、本来骨盤内にあるべき膀胱、子宮、直腸、膣が膣口から出てきてしまう病気が骨盤臓器脱です。このうち、膀胱が出てきてしまう症状を膀胱瘤といいます。
中高年の女性特有の病気で、複数回の出産経験のある方が発症する確率が高いと言われています。決して珍しい病気ではありません。アメリカの調査では、80歳まで生きた女性のうち、約一割は尿失禁や骨盤臓器脱など、骨盤底に関する手術を受けるとの報告があります。
発症する原因は、加齢による女性ホルモンの低下、お産、便秘体質、肥満などがあります。骨盤内の臓器を支える筋肉が衰えることによって引き起こされる症状です。
膀胱瘤の治療には、いくつかの方法があります。症状が軽度なのか重度なのかによって取る治療法が変わってきますので、医師としっかり相談して、自分の状態を知り、最適な治療を受けましょう。
一つ目は、自分で骨盤底の筋力を鍛える治療法です。比較的軽症の方ならこちらの治療法で症状を改善できる場合があります。
筋力が衰えることによって膀胱瘤が出てきてしまっているわけですから、意識的に筋力を鍛えることが治療に繋がります。呼吸を整えながら肛門・膣を引き締めていくトレーニングです。
即効性は無く、1か月~3か月のトレーニングが必要ですが、手術のような費用や身体への負担はかかりませんし、いつでもおうちで気軽に行えます。
二つ目は、医療器具を使う方法です。ペッサリーリング(リングペッサリーとも)という器具を膣に挿入するのが一般的で、軽度から中度の症状の方に使われます。
もう一つ、「フェミクッション」という医療器具もあります。体内に異物を挿入するのではなく、膣口にクッションをあててサポーターで固定するタイプのものです。それぞれの詳細は、下記の「保存的治療法について」にて、説明いたします。
三つめは手術です。基本的に、膀胱瘤における手術とは、症状が強く、上の二つでは改善できない方におこなわれます。内容については次項で説明いたします。
膀胱瘤を根本的に、かつ確実に治療するには、手術をするしかありません。
膀胱瘤が進行すると残尿、尿路感染症などを引き起こすことがあり、こういった症状を根治するには手術をおこなうしかないと考えていたほうがいいでしょう。
手術には多くの術式がありますが、ここでは一部を紹介します。
婦人科で昔からよく行われている術式では、膣から出てきている子宮を摘出し、前と後ろの膣の壁を切り取って縫い縮めます。弱っている組織を縫い合わせるため、再発のリスクが高くなります。
下垂した臓器を、メッシュでハンモックのように支えて補強する手術です。術中の出血や感染、メッシュの露出が問題となりアメリカの機関(FDA)が強く警告を発した術式で、欧米では行われなくなりました。日本では独自の発展を遂げ、安全な方法で多くの医療機関で行われています。
現在主流となっている術式です。お腹に小さな穴を開けて、腹腔鏡下でメッシュを用いて手術をします。このお腹の傷は、時間が経てばほぼ目立たなくなりますので、身体に傷が残ることを心配する必要はありません。
また、このLSCを手術用ロボットでおこなう病院も増えてきました。「ロボット支援下仙骨膣固定術(RSC/RASC)」といいます。2020年より保険適用となり、選択肢に入れやすくなりました。人間が腹腔鏡下でおこなうよりも、より細かな動きに対応できるようになりました。
手術ではなく保存的治療法には、骨盤底筋体操やペッサリー、フェミクッションの利用などがあります。ここでは、ペッサリーとフェミクッションについて説明しましょう。
リング状などのペッサリーを膣内に挿入することによって、膣から出てきた臓器を膣内に収める治療法です。定期的に通院して医師に交換してもらう方法と、自分で脱着する方法があります。
自分で脱着するのは怖いし難しいのでは、と思う方もいらっしゃるでしょうが、病院によっては専門の人が自己脱着を指導してくれるところもあります。感染症などのリスクも下がります。
ペッサリーを挿入すると、膀胱瘤による不快な症状を軽減できますし、持病のために手術を受けられない方でも治療できるというメリットがありますが、一方でデメリットもあります。
おりものが増えたり、膣内に炎症が出来たり、異物を入れることで痛みを感じたり出血したりすることなどが例として挙げられます。治療を受ける前に、医師からしっかりとした説明を受けましょう。
フェミクッションは、身体への負担が少なく自分で好きなタイミングで脱着できる、下着のようなタイプの医療機器です。
シリコンゴム製のクッションを膣口にあて、腹圧がかかったり動いたりしても臓器が出てこないようにサポートします。処方箋不要で購入できる医療機器で、骨盤臓器脱に悩む多くの患者様にご利用いただいています。
膣内の炎症やびらんなど、ペッサリーの使用で懸念される合併症のリスクがほとんどありません。
ただし、上述したように、症状が進行すると手術しか治る方法はありません。そういった意味でも、受診はなるべく早くにということが求められます。
A.生活に支障が無いなら、急いで治療する必要はありません。ただ、一度下がってしまった臓器は自然には戻りませんので、早めの治療が望ましいです。
A.骨盤底の筋力を鍛えることで予防は可能です。また、便秘をしない、重いものを持たない、力を入れすぎない、お腹に負荷をかけないといったことも予防につながります。肥満も症状に繋がるので、適度なダイエットも効果的です。
膀胱瘤があり排尿が困難な時は、手をきれいに洗ってから2本の指で膣をやさしく押し上げて排尿を促すようにしましょう。また、排尿障害は、感染症やひどい場合は水腎症や腎不全につながることもあります。
膀胱瘤の原因は、出産・加齢・肥満や便秘などです。なかでも出産は大きな原因のひとつとなっています。
そもそも骨盤臓器脱とは、骨盤内の筋肉群が弱ってしまい、臓器を支えきれなくなってしまうことで起こる疾患です。骨盤内の臓器を支えている筋肉群を「骨盤底筋」といいますが、骨盤底筋は出産や加齢によって伸びきって弱っていきます。
出産のときは、骨盤底筋は大きく伸び、産後にある程度回復しますが、ダメージを受けています。加齢によって筋力が弱まってきた際に、臓器を支えきれなくなり骨盤臓器脱が発症します。
また、肥満や便秘の方、立ち仕事や、重いものを持つ仕事をしているは、慢性的に腹圧がかかるため骨盤臓器脱のリスクが高くなります。
尿道瘤はほとんどの場合、膀胱瘤と同時に起こります。尿道も膣内に降りてきている状態です。
膀胱瘤も尿道瘤も、膣の前壁が弱っている場合に発症しやすくなります。膀胱瘤と一緒に起こることがほとんどですので、原因や症状は、膀胱瘤とほぼ同じです。
膀胱瘤・尿道瘤を含め骨盤臓器脱は、症状があらわれても何の病気なのかわかりにくく、不快感や違和感、痛みがあっても恥ずかしさから受診をためらってしまう傾向があります。骨盤臓器脱の治療は早ければ早いほど良いです。症状に心あたりがある方は、早めに専門医(ウロギネ科もしくは婦人科・泌尿器科)を受診しましょう。
骨盤臓器脱には薬は無効です。治療の原則は手術で、進行を遅らせるための対症療法もあります。
ここでは手術療法と対症療法について紹介しましょう。
手術療法には複数の術式がありますが、主な以下の術式を紹介します。
対症療法は、
上記3つを紹介していきます。
膣からシート状のメッシュを挿入し、メッシュを固定して下がってきている臓器を支えます。
この術式がスタンダードだった時代もありますが、手術時の他臓器の損傷や、手術後の感染症、びらん、メッシュの露出などがありアメリカを中心に別の術式が主に使われるようになりました。
日本では、安全性の高いメッシュを使用して、この術式を行っている医療機関もあります。
メッシュで子宮頸部(子宮下部の管状の部分)と仙骨(骨盤の中央の骨)を固定する手術です。再発率は比較的低く、腟からの手術ではないので術後の性交渉に影響が少ないです。現在では骨盤臓器脱のスタンダードな術式となっています。
また、医療ロボットが手術を支援する「ロボット支援下仙骨膣固定術」は、2020年に保険適用となりました。
腹腔鏡を使った手術は医師が時間をかけて習熟し、高い技術をもって執刀する必要がありますが、高性能なロボットを使えば、医師が手技を取得するまでの時間が短く済み、手術の難易度としては下がります。
患者様本人の真皮を使って臓器の位置を修復する方法です。真皮を移植するので感染症のリスクがほとんどありません。大きくなった膀胱を小さくし、脇腹の真皮(約7×10センチ)で補強する手術です。
軽度の骨盤臓器脱の場合に有効で進行を遅らせる効果があり、また症状がない人が予防として行うのも効果的です。
この体操は、効果を実感するまでに数か月以上かかることがほとんどです。コツコツと根気よく継続する必要があります。テレビを見ながら・料理をしながらでもできる簡単な体操なので、生活の一部として取り入れるとよいでしょう。
骨盤底筋体操のやり方は、肛門や膣のあたりをギュッと締めたり、ゆるめたりを繰り返します。10秒締めて10秒緩めることを10セット行いましょう。朝と晩の2回行うことがお薦めです。
注意点として、進行している骨盤臓器脱の場合は、必ず体内に臓器を戻した状態で行うようにしてください。また体内に戻すことができない場合は、医師や専門家に相談のうえ、体操に取り組んでください。
膣内に挿入し、落ちてくる臓器を支える医療器具です。日本ではリング状のものが広く使われています。感染や膣壁びらんのリスクが懸念点です。
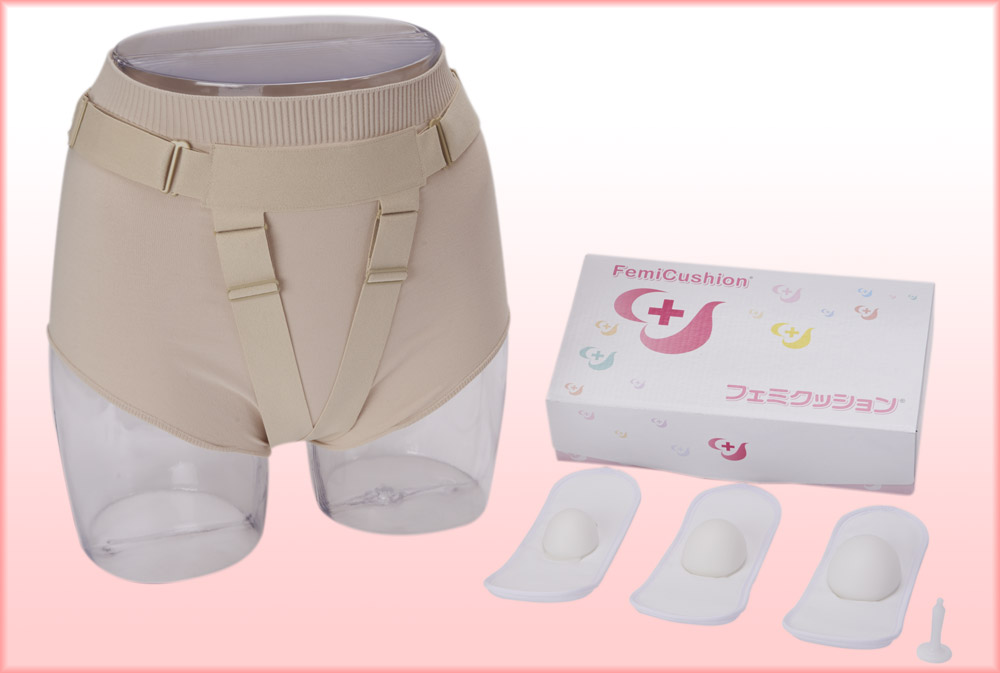
フェミクッションは、骨盤臓器脱で悩む患者様のために三井メディカルジャパン(旧 女性医療研究所)が開発した医療器具です。膣口に柔らかくしっかりと支えることができるクッションをあて、下着のようなサポーターで固定し症状を和らげます。
ペッサリーとは違って体内に異物を挿入することはないので、清潔で感染症の心配はなく、膣壁などを傷つけることもありません。装着すればすぐに効果を実感でき、腹圧がかかったときに臓器が脱出するのを防ぎます。寝るときは装着する必要はないので性行為に支障がありません。
多くの医療機関でも選ばれているおすすめの対症療法です。
膀胱瘤や尿道瘤にペッサリーの利用は有効ですか?
軽度から中等症の場合や事情があって手術を受けられない場合などに有効ですが、感染症(おりもの・異臭)や膣壁びらんのリスクが否定できません。フェミクッションのご利用もぜひご検討ください。
最近頻尿なのですが、膀胱瘤・尿道瘤の可能性がありますか?
頻尿の場合は、過活動膀胱や膀胱炎などの疑いもありますが、頻尿は膀胱瘤・尿道瘤の症状の一つでもあり、膀胱炎を繰り返す場合もあります。

永尾 光一 先生
一般社団法人日本精索静脈瘤協会 理事長
医療法人社団マイクロ会 理事長
銀座リプロ外科 院長
昭和大学にて形成外科学を8年間専攻。その後、東邦大学で泌尿器科学を専攻し、形成外科・泌尿器科両方の診療科部長を経験する(2つの基本領域専門医を取得)。得意分野はマイクロサージャリーをはじめとする生殖医学領域の形成外科的手術。泌尿器科医の枠を超えた細やかな手術手技と丁寧な診察で、様々な悩みを抱える患者さんから高い信頼と評価を得ている。

株式会社三井メディカルジャパン 代表取締役
三井 桂子
株式会社三井メディカルジャパン 代表取締役。日本における女性疾患についての認知や理解度の低さに危機感をおぼえ、医療機器開発に着手。子宮脱をはじめとする骨盤臓器脱の治療に用いる「フェミクッション」を開発し、三井メディカルジャパンを通じて発売。
目次1 三井社長についての質問2 フェミクッション開発経緯3 三井社長の想い4 フェミクッションの効果・優位性4.1 当社の提携医療機関5 今後の展望6 患者さんへのメッセージ 三井社長についての質問 本日は、三井メ…
続きを読む50代を迎えて精神的な不調や腟の違和感が表れ始め、「更年期症状ではないか」と不安を感じていませんか。 エストロゲン(女性ホルモン)低下は加齢といった原因で起こり、多くの女性がさまざまな症状を経験します。…
続きを読む「子宮脱のような症状があるけれど、何科を受診すれば良いかわからない」とお困りではありませんか。 近年、女性特有の悩みである子宮脱のような骨盤臓器脱を治療できる診療科が増えてきています。しかし、骨盤臓器…
続きを読むFemicushion™: UNICAMP – Urology Department – Campinas – Brazil 目次1 要旨1.1 導入と目的1.2 患者 […]
続きを読むスターターキット ライトネット購入限定
まずは試してみたい
という⽅に!
セット内容
・サポーター1枚(ミディベージュサポーター)
・クッション 3個(S・M・L各サイズ1個)
・布製ホルダー(フリーサイズ3枚)
・洗浄栓
※スターターキット ライトをご選択の方はミディベージュサポーターのみとなります。
スターターキット

普段の⽣活でしっかり
使いたい⽅に!
セット内容
・サポーター1枚(次の項目で種類・サイズを選択ください)
・クッション 6個(S・M・L各サイズ2個)
・布製ホルダー(フリーサイズ3枚)
・洗浄栓
※コットンの特注サイズは現在在庫切れです。