
このページの監修医師

このページの監修医師

目次
子宮下垂とは、子宮が正常な位置よりも下がっているが膣外には脱出していない状態のことです。具体的には、子宮腟部が左右の坐骨棘(ざこつきょく)を結ぶ線より下降していて、膣内に収まっている場合を子宮下垂といいます。坐骨棘とは、骨盤を構成する坐骨の、内側に窪みがある部分です。
進行して子宮の一部や全部が膣外に脱出している状態は、子宮脱といいます。
子宮下垂が進行した子宮脱の有病率は、一般女性の14%という研究結果があります。子宮下垂は、自覚症状がない場合が多く受診しない患者様が多い疾患です。有病率の把握が難しいですが、子宮下垂の女性は、子宮脱の14%よりも多くいると考えられます。
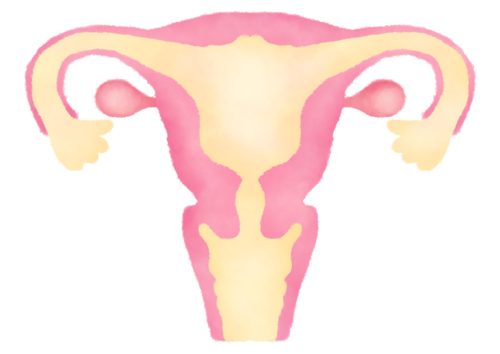
子宮脱(子宮下垂とも言います)とは、骨盤底の筋肉と靭帯が伸びて弱まり、子宮の正常な支持が失われると膣へ下垂し、症状がひどくなると膣外へ脱出します。骨盤臓器脱の疾患の一つです。
子宮は通常、骨盤内のさまざまな筋肉、組織、靭帯で固定されています。妊娠、出産により、一部の女性ではこれらの筋肉が衰弱します。また、加齢に伴いホルモンエストロゲンが失われることなどにより引き起こされます。
子宮脱は、女性であれば誰しもがかかる可能性があります。特に、1回以上の経腟分娩を経験した閉経後の女性はリスクが高くなります。
軽度の子宮脱は治療を必要としませんが、子宮脱により不快感が生じたり、通常の生活が妨げられたりした場合は、治療をする必要があります。
このページでは、子宮脱の症状や原因、治療方法についてご紹介しています。
骨盤内臓器は、骨盤底にある骨盤底筋群と呼ばれる筋肉や靭帯が支えています。子宮脱は、以下のような条件により、骨盤底筋の損傷が起こることで、臓器を支えることが難しくなり症状を引き起こします。
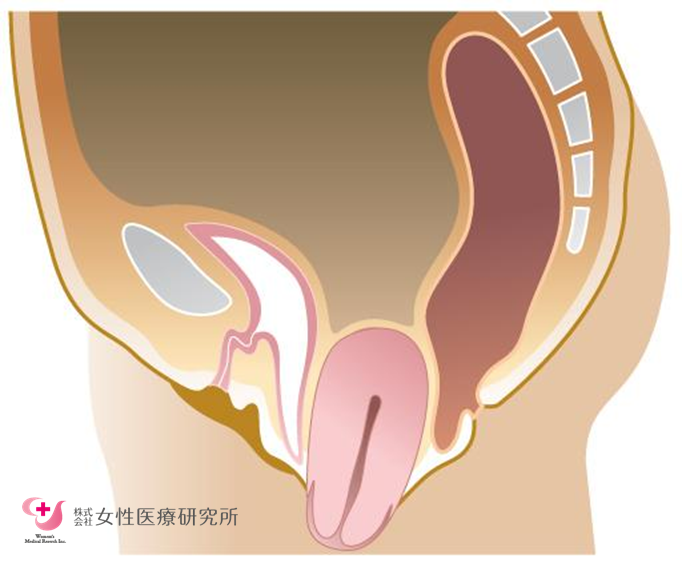
この様に、原因は体質や生活習慣など様々ですが、最大のリスクは妊娠と出産です。
とくに分娩の回数が多い(多産)ほど症状が現れやすく、子宮脱で悩む患者の多くが分娩経験者です。ただ、分娩後にすぐ症状が現れることは稀で、閉経を迎える頃(50〜60代以降)に発症するケースが多くなっています。
妊娠と出産時の骨盤臓器脱へのリスク
なお、出産経験がない方や、帝王切開で分娩した方は、子宮脱を引き起こす可能性が低いと言われています。
子宮脱は長い時間をかけて進行するので、良いお産や日頃の生活習慣で予防するのが大切。高齢出産の場合は自然分娩にこだわらず、帝王切開を選択するのも方法のひとつです。
また、肥満や便秘は慢性的な腹圧がかかることで子宮脱になりやすいので、健康的な食生活を心がけるなど、早めに対策するのがおすすめです。

治療せずに放置していると、症状は更に悪化します。最初は少しの違和感でも、だんだんと強くなってきます。そのまま放置してしまうと、排尿困難や、膣壁に摩擦が生じたり出血したりと、感染症の原因になることもあります。
何もしないでいると悪化するため、正しい方法で治療や処置をする必要があります。

子宮脱の症状を感じても、恥ずかしさや、どの診療科に行けばいいのかが分からないなどの理由で、病院に行けずに我慢しているという方も多いのが実情です。
日本における子宮脱の患者数や治療については、「骨盤臓器脱(子宮脱・膀胱脱・膀胱瘤など)とは?」の「骨盤臓器脱の医療現場と現状」でご紹介しています。
病院を受診する場合、一般的には婦人科と考えられがちですが、膀胱瘤など多臓器下垂も併発している場合も多いため、ウロギネコロジー(婦人科と泌尿器科が一緒になった科)や女性泌尿器科などの、骨盤臓器脱全般を診れる専門の科があります。予め医療機関に問合せをするか、ネットで調べるなどして、骨盤臓器脱の治療を行っているか確認してから受診されることをお薦めいたします。
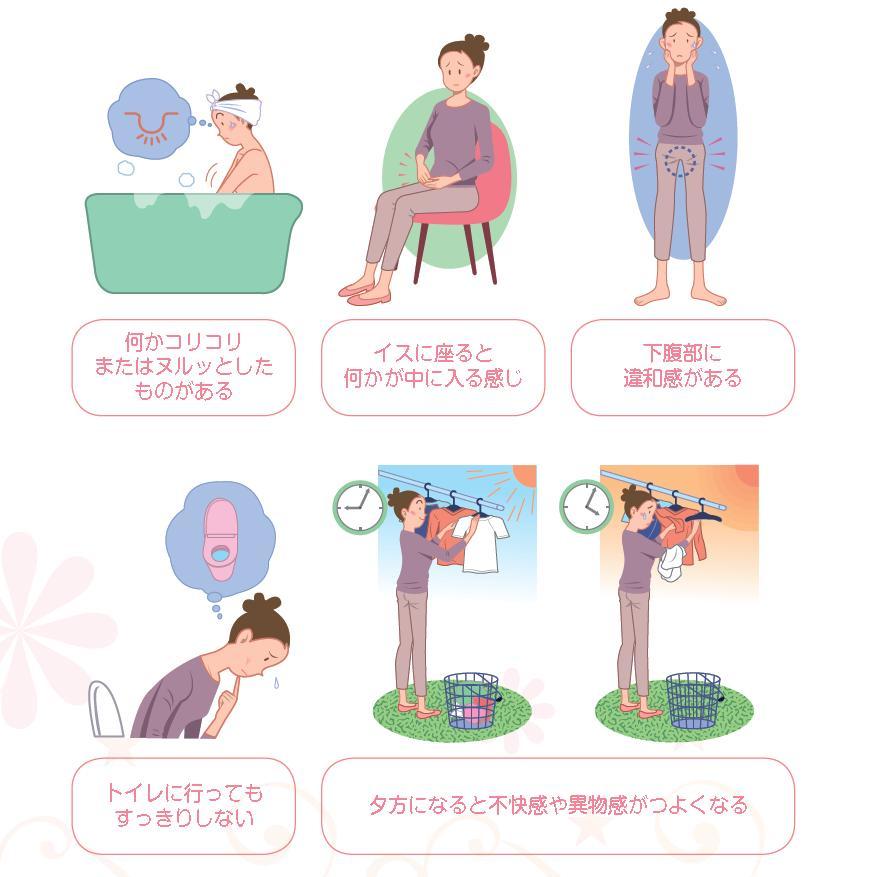
子宮脱の主な症状を、初期・進行時に分けて解説します。また、重症度別の症状もチェックしましょう。
かなり軽度の場合、自覚症状はほとんどありません。婦人科検診などで指摘されて、はじめて気づくケースが多いようです。少し症状が進行すると、以下のような初期症状を感じることがあります。
症状が進むにつれて、以下のような症状が出てきます。
診察時は、問診、内診、その他の検査が行われます。
いつ頃から、どの様な症状があるのか
初経・閉経を迎えた年齢や月経周期などの月経歴について
妊娠や出産歴について
既往歴や過去の手術歴について
排尿や排便について
生活習慣について
診察は主に触診と、器具を用いた内診が行われます。
最初に、膣の状態や外陰部の異常を確認します。
子宮脱の程度を確認するために、腹圧を加え子宮の下垂の程度を観察します。
診察には主に触診と内診に加えて、膀胱内に造影剤を入れレントゲン検査が行われます。以前は、排尿をしながらの撮影だったため、なかなか排尿できず患者さんの精神的負担も伴いました。最近では、尿道にチェーンを入れることにより、簡単に撮影ができるようになりました。尿道の位置を把握することにより、排尿困難の有無、術後尿失禁の可能性などの評価をします。
その他、MRIやCT、超音波検査やウロダイナミクス検査などは、患者さんの状態に合わせ、医師が判断し、必要であれば行われます。
子宮脱の治療には、自分で出来る予防法から、保存的治療や手術療法があります。ご自身の年齢や身体の状態、子宮脱の状態や、生活状況などに応じて適切な方法を選択します。
治療方法について詳しくはこちらのページをご覧ください。
サポーター、ペッサリー…骨盤臓器脱の医療機器には何がある?

骨盤底筋の力に対して脂肪の量が多いと、骨盤臓器脱を悪化させます。医師と相談のうえ、BMIなどからみて少し太り気味である場合には、ダイエットを検討してみましょう。もちろん、無理なダイエットは禁物です。
加えて、下腹部に強い力が入ることは、子宮脱を悪化させる原因になります。そのため、日頃の生活から、そのような動作がないように気をつける必要があります。
また、喫煙習慣は子宮脱をはじめとする骨盤臓器脱を悪化させる原因になります。もし喫煙習慣がある場合には、禁煙をおすすめします。
子宮脱をはじめとする骨盤臓器脱の根治には、外科的治療が必要です。ただし、すべての方に手術が必要というわけではないため、ご自身の年齢や健康状態、性生活の有無、今後の妊娠希望などを総合的に加味して判断します。
現在、骨盤臓器脱の治療で行われる手術には、下記のような術式があります。
子宮を摘出し、膣壁の一部を切除する方法です。子宮脱には有効ですが、その他の骨盤臓器脱には、子宮がなくなることによって更なる下垂を招くリスクがあります。
ゆるんだ膣壁を縫い縮めることで、膣の入口を狭くし、臓器の脱出を防ぐ方法です。元々弱くなった骨盤底筋を縫い合わせるため、再発のリスクがあります。
子宮を摘出し、膣壁を縫い縮めるという従来から行われている方法です。手術としては簡単で短時間で終わりますが、弱くなっている組織を縫い合わせるため再発のリスクがあります。
弱くなった膣壁にメッシュを挿入し、支える力を補強する方法です。膣の前方や後方、または両方にメッシュを挿入します。開腹手術よりも体の負担が少なく、再発のリスクが低いです。
※この手術は欧米をはじめ海外では、既に禁止となった手術ですが、日本では安全に行われております。
膣を縫合、閉鎖して臓器が落ちないようにする術式で、子宮脱だけでなく骨盤臓器脱すべてに有効です。短時間で手術ができる、合併症などのリスクが少ないといったメリットがあります。術後は性交ができなくなるので、寝たきりの方や性的活動がない場合に限り行われます。
弱った骨盤底を補強するために、メッシュを挿入し、つり上げて固定します。ほぼすべての骨盤臓器脱に有効です。
再発の可能性が低い効果的な方法で、術後の性活動も違和感が少ない一方、手術は長時間に及ぶため体への負担が大きいです。
LSCを手術用ロボット(ダヴィンチなど)の支援下で行う方法です。腹腔鏡手術より手術時間も短く、体への負担が軽くなります。
高性能なロボットを使うため、効率的かつより確実な治療が可能です。2020年4月から保険適用の手術となり、費用面でのデメリットが解消されました。
手術については以下のページもご覧ください。
骨盤臓器脱 (子宮脱・性器脱) の手術、リスクやデメリットはある?
 |
 |
手術をせずに、今の症状を緩和することも可能です。これらは保存的治療法とも呼ばれます。
これまでは、膣内にドーナツ状のリングを挿入し、臓器が落ちてこないように支える「リングペッサリーの挿入」という方法が一般的でした。
しかしリングペッサリーは、着脱の難易度が高いことに加え、合併症のリスクもあります。
また、定期的に通院し、膣内を洗浄し、新しいものへの交換が必要です。異物を挿入するため違和感・不快感がある、出血やおりものが増加する、炎症やびらんを併発することがあるなど、デメリットも多い方法です。
ペッサリーは根治治療ではなく、手術前の一時的な症状緩和に用いられます。
排尿・排便を止めるような感覚で、膣と肛門にぐっと力を入れて10秒間キープし、力を緩めます。これを交互に繰り返し、朝晩10セットずつ行います。
骨盤底筋体操は毎日続けると効果を発揮するトレーニングです。立った姿勢や座った状態、仰向けに寝て行うこともできます。無理のない姿勢で日常に取り入れて習慣化しましょう。
医療機器 フェミクッションがの使用者も増えています。
フェミクッションは、これまでつらい思いをされていた患者様のために、骨盤臓器脱の治療と予防を目的とした、新しい治療法として考えられた医療機器です。
多くの医療機関や産婦人科のドクター達が骨盤臓器脱の治療方法として推奨するフェミクッションですが、身体に接する部分は、適度な圧力で膣を優しくサポートできるシリコン製の特殊なクッションを使用しています。このクッションのおかげで有効性と安全性において高い評価を得ています。
履くだけで簡単に、骨盤臓器脱の辛い症状から解放されます。
フェミクッションについてはこちらのページをご覧ください。
| フェミクッション | 骨盤ベルト | |
|---|---|---|
| 圧迫の方向 | ||
| 圧迫の方向 | 下から上への圧迫(吊り上げ) | 横方向の圧迫 |
| 圧迫する臓器 | ||
| 圧迫する臓器 | 脱出した骨盤臓器 | 骨盤の骨 |
| 圧迫するメカニズム | ||
| 圧迫するメカニズム |
①膣内までクッションで優しく持ち上げる ②縦ベルトによる吊り上げ 
|
骨盤臓器に対する圧迫効果なし
|
| 骨盤臓器脱に対する 効果 |
||
| 骨盤臓器脱に対する 効果 |
有用 | 無効(骨や靭帯の可動性は出産直後でも1cm未満のため) ※腹部に巻くと腹圧が高まり悪化する |
| 骨盤臓器脱による 排尿障害に対する効果 |
||
| 骨盤臓器脱による 排尿障害に対する効果 |
有用 | 無効(上記理由による) ※腹部に巻くと腹圧が高まり悪化する |
| 骨盤臓器脱による 排便障害に対する効果 |
||
| 骨盤臓器脱による 排便障害に対する効果 |
有用 | 無効(上記理由による) ※腹部に巻くと腹圧が高まり悪化する |
| 国の認定 | ||
| 国の認定 | 医療機器 | 雑品 ※効能効果を謳うことこはできない 骨盤臓器脱や尿失禁の効果があると言って 売られている商品があるのでご注意ください |
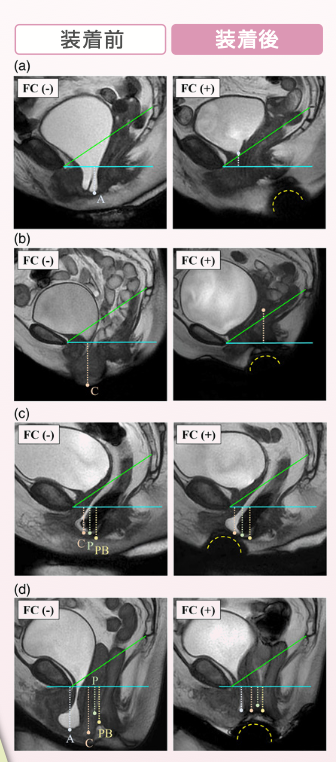
下図は、骨盤臓器脱の患者様へフェミクッションを装着する前と、装着した後のMRI画像です。上から順に、(a) 膀胱瘤、 (b) 子宮脱、(c) 腸瘤と 直腸瘤、(d) 完全な外反 となります。
黄色の点線(半球状)がフェミクッションの位置を表します。すべての患者様において、脱出臓器が高い位置に支えられているのは、フェミクッションの効果です。装着により骨盤臓器脱が改善されているのがわかります。
出典 Nomura Y, Yoshimura Y, et al: Magnetic resonance imaging evaluation of the effectiveness of FemiCushion in pelvic organ prolapse. J. Obstet. Gynaecol. Res., 48(5): 1255-1264, 2022

子宮脱はすべての状況で予防できるとは限りません。ただし、リスクを軽減するためにいくつかのことを行うことができます。定期的な運動をする、健康的な体重を維持する、骨盤底筋体操の練習、慢性敵な便秘や咳などの治療などが主な予防方法として挙げられます。
初期の子宮脱の方には骨盤底筋体操で骨盤の筋肉を鍛えます。骨盤底筋体操はケーゲル体操とも呼ばれます。(運動を発見したケーゲル博士に由来。)症状を改善や、進行を遅らせることはもちろん、軽度の腹圧性尿失禁にも有効です。
骨盤底筋体操は、寝ながら、椅子に座って、立ったままなど様々な体勢で行うことが出来ます。
【骨盤底筋体操の方法】
寝ている状態:仰向けに寝て、足を肩幅に開き、膝を少し立てる
椅子に座る状態:椅子に浅く腰掛ける
立っている状態:つま先立ちになる
深呼吸をして身体の力を抜く
肛門や膣をしめてゆっくり10数える
そして力を抜いてリラックス
これを10回繰り返し、朝晩行うことがお薦めです。

「子宮脱」と「子宮下垂」という言葉は、症状としては同じ「下腹部の違和感や下垂感」を伴うものに対して使われますが、程度の違いで使い分けられることが多いようです。
「子宮脱」の場合は、子宮が膣から脱出している場合を指すことが多く、「子宮下垂」の場合はまだ脱出はしていない状態だが、下がってきているような状態を指すことが多いようです。
子宮下垂の場合、生活習慣の改善や骨盤底筋体操を行えば、手術や器具を使わずとも改善がみられますが、子宮脱まで進行している場合には、「フェミクッション」「ペッサリー」もしくは「手術療法」を用いて予防・治療を行う必要があります。
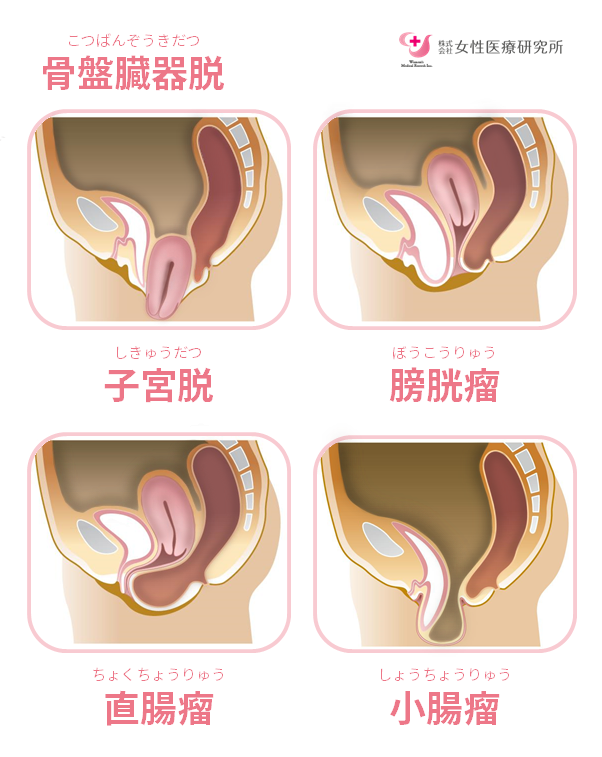
骨盤臓器脱(こつばんぞうきだつ)とは、通常は骨盤内で骨盤底筋群(筋肉やじん帯)によって支えられている臓器(子宮・膀胱・尿道・小腸・直腸など)が下がってきて、女性器(膣)から体外に出てしまう病気の総称です。「性器脱」「膣脱」とも呼ばれています。
下垂する臓器別に子宮脱・膀胱脱・直腸脱とも呼ばれることもあります。しかし単体で下垂するより、複数が同時に出現することが多いため、総称して骨盤臓器脱と呼ばれることが増えているようです。
骨盤臓器脱は昔から存在する女性ならではの病気で、珍しいものではありません。中高年の方に多くみられます。まだまだ認知度が低く、「恥ずかしい」「何科を受診すればいいか分からない」といった理由から、我慢している方も多いのが現状です。
ただ、自然に治る病気ではないため、違和感を覚えたら産婦人科や泌尿器科を早めに受診しましょう。
代表的な症状は以下のとおりです。午前中に比べて、活動した午後に症状が現れることが多いようです。
初期は、排便時など腹圧がかかったときに体外にとび出す程度です。長時間の歩行や運動で悪化しやすく、症状が進行すると、常にとび出した状態が続き、下着に擦れて出血することも。重度になると歩行が困難になり、日常生活に支障が生まれます。
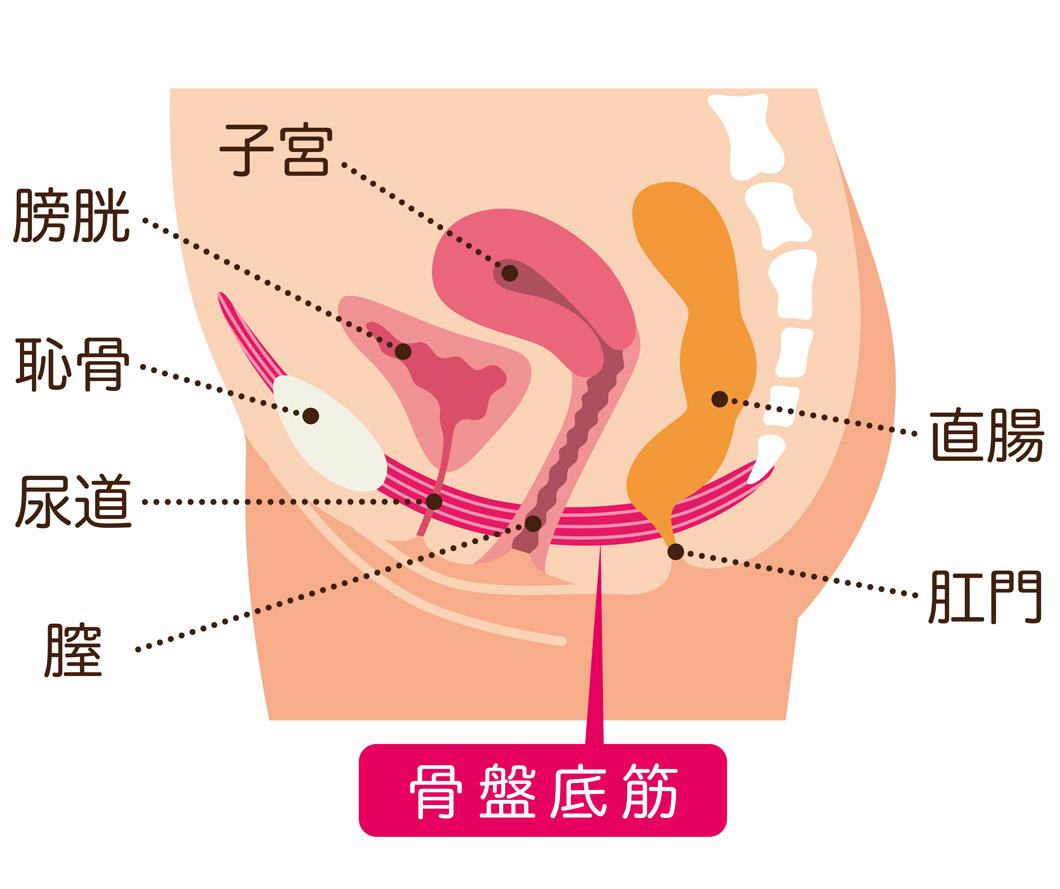
骨盤臓器脱の原因は、骨盤内で子宮・膀胱・直腸などを支えている、筋肉やじん帯の緩みです。膣に慢性的な負担がかかると、発症しやすくなります。
主な要因は、多産・加齢・肥満・慢性的な便秘や咳など。また、立ち仕事や重い荷物を持つことが多い方も、腹圧がかかりやすいため骨盤臓器脱になりやすいと言われています。
骨盤臓器脱の治療は「手術療法」と「保存的治療」の2つに分かれます。基本的に、薬による治療は効果がありません。保存的治療とは、手術以外の治療法です。
手術にはさまざまな種類があり、症状などから医師が判断した治療が行われます。主な手術は以下のとおりです。
● 膣式子宮全摘術+前後膣壁形成術
下垂してきた子宮を膣内から摘出し、膀胱と膣のあいだにある筋膜を縫い合わせて補強する手術です。従来から多くの医療機関で採用されています。そもそも緩んでいる組織を縫い合わせることから再び緩む可能性があり、再発率は30〜40%程度です。
● 経膣メッシュ手術
弱っている筋膜やじん帯を、シート状のメッシュを用いて補強する手術です。メッシュはポリプロピレンなどの人工素材を網目状にしたものです。ヘルニアの手術などにも使用されています。
保存的治療でよく行われているのが、ペッサリー療法です。症状が軽度の方や、抵抗があるなどの理由で手術ができない方の治療に向いています。
膣内にペッサリーという器具を入れて、子宮や膀胱を支える方法です。自分で付け外しができるうえに身体への負担が少なく、膣炎や出血などの合併症を防げます。ただ、定期的な交換が必要なことや、根本的な治療ではないことが欠点です。

フェミクッションは、子宮脱、膀胱瘤、直腸瘤、小腸瘤などすべての骨盤臓器脱に使用いただける三井メディカルジャパンの商品です。
膣口をクッションでおさえ、ホルダーとサポーターで押上げて保持することにより、腹圧がかかったときに臓器が外に出ることを防ぎます。装着後すぐから症状を緩和でき、安心して日常生活を送っていただくことが可能です。
違和感のない特殊な素材でできたクッションを膣口に当てて使用するもので、体内に挿入したり留置したりするものではありません。臓器や膣粘膜に負担を与えることなく進行を防げます。
フェミクッションは、「必要な時に患者様ご自身で簡単に装着可能」「他人から知られづらい下着のようなデザイン」「お手入れによって清潔に繰り返し使用可能」という特徴があります。
これまで日常生活で不便を感じたり、つらい思いをされたりした患者様のために、骨盤臓器脱の治療と予防を目的として開発されました。
フェミクッションは、以下のような方に最適です。
フェミクッションは、骨盤臓器脱に対する効果が国に認められており、クラスⅠに分類される医療機器です。
下記のMRI画像は、(a) 膀胱瘤、 (b) 子宮脱、(c) 腸瘤と 直腸瘤、(d) 完全な外反を示し、フェミクッション はすべての患者様で会陰の下の半球(点線 )として確認され、すべての脱出臓器は、フェミクッションを装着した場合の方が 有意に高い位置に支え、骨盤臓器脱が改善されているのがわかります。

出典 Nomura Y, Yoshimura Y, et al: Magnetic resonance imaging evaluation of the effectiveness of FemiCushion in pelvic organ prolapse. J. Obstet. Gynaecol. Res., 48(5): 1255-1264, 2022

A:子宮が膣から脱出している状態を子宮脱と呼びます。出ていないものの子宮が下がっており、股に違和感がある・尿もれが多くなったと感じる場合は子宮下垂の可能性もあります。
A:なります。骨盤底筋群という、骨盤内の臓器を支える支持組織が緩むと、子宮下垂や子宮脱になる可能性があります。
A:フェミクッションによる予防や治療を行うことができます。フェミクッションは、臓器を膣内に戻した状態で装着します。
フェミクッションは、患者さん自身ができる方法です。定期的に病院に通院できない、合併症や経済的理由ですぐに手術ができない、手術までリングペッサリーを外している期間など、履くだけで簡単に臓器を体内に収めて、通常の日常生活を送ることができます。
フェミクッションについて詳しくはこちら
A:2万円から30万円を超える手術まで選択肢は幅広くあります。一部治療法は保険適用となります。フェミクッションは自己負担(医療費控除が受けられます)です。
費用について詳しくはこちら
A:可能性はあります。手術は多くの術式があるので、手術については医師に相談してください。手術後の再発予防に、フェミクッションが使われることがあります。


税込22,000円以上ご購入で
送料無料
通常送料880円(沖縄離島:一律1,760円)

がご利用いただけます。
・返品交換についてはこちらをご参照ください。
・下記カートでのご注文が難しい方は、お電話もしくはFAXでも承ります。

スターターキット

普段の⽣活でしっかり
使いたい⽅に!
セット内容
・サポーター1枚(次の項目で種類・サイズを選択ください)
・クッション 6個(S・M・L各サイズ2個)
・布製ホルダー(フリーサイズ3枚)
・洗浄栓
※サイズⅡ、Ⅲに関してはお問合せ下さい
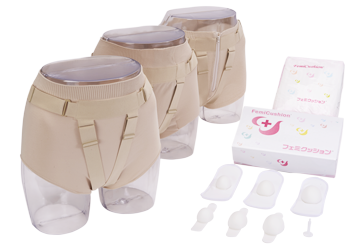
バリューセットNEW
全てのサポーターを体験していただけるお得なセットです。
外出が多くアクティブに
⽣活される⽅に!
セット内容
・サポーター3枚(ミディ(コットン)・らくらく・ベルトレ各1枚ずつ)
・クッション 6個(S・M・L各サイズ2個)
・布製ホルダー(フリーサイズ3枚)
・洗浄栓
・使い捨てホルダー1袋(50枚入り)
贅沢セットNEW

フェミクッションを
頼りにしたい⽅に!
セット内容
・サポーター5枚(水色・ピンク・ベージュ・白・黒各1枚ずつ)
・クッション 6個(S・M・L各サイズ2個)
・布製ホルダー(フリーサイズ3枚)
・洗浄栓
・使い捨てホルダー1袋(50枚入り)
※サポーターの種類はミディ・らくらくから選べます。

永尾 光一 先生
東邦大学 医学部教授(泌尿器科学講座)
東邦大学医療センター大森病院 リプロダクションセンター
東邦大学医療センター大森病院 尿路再建(泌尿器科・形成外科)センター長
昭和大学にて形成外科学を8年間専攻。その後、東邦大学で泌尿器科学を専攻し、形成外科・泌尿器科両方の診療科部長を経験する(2つの基本領域専門医を取得)。得意分野はマイクロサージャリーをはじめとする生殖医学領域の形成外科的手術。泌尿器科医の枠を超えた細やかな手術手技と丁寧な診察で、様々な悩みを抱える患者さんから高い信頼と評価を得ている。
所属医療機関

株式会社三井メディカルジャパン 代表取締役
三井 桂子
株式会社三井メディカルジャパン 代表取締役。日本における女性疾患についての認知や理解度の低さに危機感をおぼえ、医療機器開発に着手。子宮脱をはじめとする骨盤臓器脱の治療に用いる「フェミクッション」を開発し、三井メディカルジャパンを通じて発売。
加藤久美子,鈴木省治:腹圧性尿失禁・骨盤臓器脱の症状診断とメッシュ手術の動き.日本医事新報,4456:49-55, 2009.
加藤久美子編:別冊きょうの健康「女性の尿トラブル」,2010刊行
Paulo Palma et al. Femicushion™: a new pessary generation - pilot study for safety and efficacy. Pelviperineology 2016; 35: 44-47
加藤久美子,鈴木省治 骨盤臓器脱に対するサポート下着の使用経験 臨床泌尿器科 第64巻 第10号 別冊 2010年9月20日発行
加藤久美子,鈴木省治, 鈴木晶貴ほか:女性骨盤底疾患の保存的治療:サポート下着(フェミクッション). 日本女性骨盤底医学会誌9:30-36, 2012
加藤久美子,鈴木省治, 鈴木弘一, 服部良平:排尿障害プラクティスの保存的療法:日本女性骨盤底医学会誌2013年6月10日発行 第21巻2号
Hampel C, et al. Urology. 1997;50 (suppl 6A):4-14.
Samuelsson et al, Am J Obstet Gynecol 1999
Magnetic resonance imaging evaluation of the effectiveness of FemiCushion in pelvic organ prolapse
スターターキット ライトネット購入限定
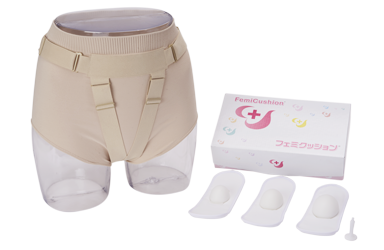
まずは試してみたい
という⽅に!
セット内容
・サポーター1枚(ミディベージュサポーター)
・クッション 3個(S・M・L各サイズ1個)
・布製ホルダー(フリーサイズ3枚)
・洗浄栓
※スターターキット ライトをご選択の方はミディベージュサポーターのみとなります。
スターターキット

普段の⽣活でしっかり
使いたい⽅に!
セット内容
・サポーター1枚(次の項目で種類・サイズを選択ください)
・クッション 6個(S・M・L各サイズ2個)
・布製ホルダー(フリーサイズ3枚)
・洗浄栓
※コットンの特注サイズは現在在庫切れです。